درمان پارگی و کشیدگی رباط
کشیدگی رباط (sprain) کشش یا پاره شدن رباط ها (باند های سختی از بافت فیبروزی که دو استخوان را در مفاصل شما متصل می کند) می باشد. رایچ ترین محل برای کشیدگی رباط در مچ پا شما است.
درمان اولیه شامل استراحت، یخ گذاری،کمپرسیون محل آسیب (بانداژفشاری) و بالا نگه داشتن مچ پا (مثلا گذاشتن یک بالش زیر پا) است. کشیدگی رباط خفیف می تواند در خانه درمان شود. کشیدگی رباط شدید گاهی اوقات نیاز به جراحی برای ترمیم رباط های پاره شده دارند.
تفاوت بین کشیدگی رباط (sprain) و کشیدگی عضله (strain) این است که کشیدگی رباط موجب آسیب رسیدن به بافت هایی می شود که دو استخوان را به هم متصل می کنند، در حالی که کشیدگی عضله شامل آسیب به عضله یا بافتی است که عضله را به استخوان متصل می کند.

علائم
علائم و نشانه ها بسته به شدت آسیب، متفاوت است و ممکن است شامل موارد زیر باشد:
- درد
- ورم
- کبودی
- توانایی محدود برای حرکت مفصل آسیب دیده
- شنیدن یا احساس صدای”پاپ” در مفصل در زمان آسیب دیدگی
چه زمان نیاز به مراجعه به پزشک است؟
کشیدگی رباط خفیف را می توان در خانه درمان کرد. اما آسیب های که باعث کشیدگی رباط می شوند می توانند همچنین باعث آسیب های جدی مانند شکستگی شوند. شما باید به پزشک مراجعه کنید اگر:
- نمی توانید حرکت کنید یا مفصل آسیب دیده تحمل وزن نداشته باشد.
- درد به طور مستقیم بر روی استخوان مفصل آسیب دیده کشیده می شود.
- در هر بخش از ناحیه آسیب دیده بی حسی داشته باشید.
- ورم و یا کبودی قابل ملاحظه داشته باشید.
علل
کشیدگی رباط هنگام کشیدگی بیش از حد و یا پاره شدن رباط رخ می دهد در حالی که به شدت بر مفصل فشار وارد می آورد. کشیدگی رباط اغلب در شرایط زیر رخ می دهند:
مچ پا – پیاده روی یا ورزش روی یک سطح ناهموار، فرود نامناسب پس از یک پرش
زانو – چرخیدن در طول فعالیت ورزشی
مچ دست – فرود روی یک دست کش آمده در طول سقوط
شست – آسیب های ناشی اسکی و یا کشش بیش از حد طولانی در هنگام بازی ورزشی با راکت، مانند تنیس
کودکان دارای نواحی از بافت نرم تر هستند که صفحات رشد نام دارند و در انتهای استخوان های آنها هستند. رباط ها در اطراف مفصل اغلب قوی تر از این صفحات رشد هستند، به طوری که کودکان بیشتر احتمال شکستگی دارند تا کشیدگی رباط .
عوامل خطر
عواملی که در به وجود آمدن کشیدگی رباط نقش دارند، عبارتند از:
شرایط محیطی. سطوح لغزنده یا ناهموار می تواند باعث احتمال بیشتر بروز آسیب شود.
خستگی. عضلات خسته احتمالا نمی توانند به خوبی از مفاصل شما حمایت کنند. هنگامی که شما خسته هستید، به احتمال بیشتری تسلیم نیروهایی می شوید که می توانند به مفصل فشار وارد کنند.
تجهیزات ضعیف. کفش و سایر تجهیزات ورزشی ضعیف و یا نامناسب می تواند به خطر ایجاد کشیدگی رباط کمک کند.
تشخیص
در طول معاینه فیزیکی پزشک تورم و نقاط حساس به لمس در اندام تحت تاثیر شما را بررسی می کند. موقعیت و شدت درد شما می تواند به تعیین میزان و ماهیت آسیب کمک کند.
اشعه ایکس می تواند به تشخیص عدم وجود شکستگی و یا آسیب استخوان به عنوان منبع مشکل کمک کند. تصویربرداری رزونانس مغناطیسی (MRI) نیز ممکن است برای تشخیص میزان آسیب استفاده شود.
درمان کشیدگی رباط
برای مراقبت فوری از کشیدگی رباط از روش R.I.C.Eاستفاده کنید. روش – استراحت، یخ، فشرده سازی، ارتفاع:
استراحت. اجتناب از انجام فعالیت هایی که موجب درد، تورم یا ناراحتی می شوند. اما تمام فعالیت های بدنی را قطع نکنید.
یخ. حتی اگر به دنبال کمک پزشکی هستید، بلافاصله روی ناحیه آسیب دیده یخ بگذارید. از یخ یا کمپرس سرد هر باز به مدت 15 تا 20 دقیقه استفاده کنید و در چند روز بعد از مصدومیت، هر دو تا سه ساعت در زمانی که بیدار هستید، این کار را تکرار کنید.
فشرده سازی. برای متوقف کردن تورم، منطقه را با یک باند کشی فشرده کنید تا تورم متوقف شود. ناحیه را بیش از حد فشرده نکنید چرا که ممکن است باعث گردش خون شود. از انتهای دورترین ناحیه نسبت به قلب فشرده سازی را شروع کنید. اگر درد افزایش یابد، محل آسیب دیده بی حس شود و یا زیر ناحیه باندپیچی شده تورم دیده شود، باند کشی را آزادتر کنید.
بالا نگه داشتن عضو. سطح محل آسیب دیده را به خصوص در شب بالاتر از سطح قلب خود قرار دهید چرا که به گرانش امکان می دهد تا تورم را کاهش دهد.
همچنین داروهای ضد درد مانند ایبوپروفن و استامینوفن می توانند مفید باشند.
پس از دو روز اول، به آرامی شروع به استفاده از منطقه آسیب دیده کنید. شما باید بهبود تدریجی را در عملکرد مفصل برای تحمل وزن یا حرکت بدون درد مشاهده کنید. ریکاوری از کشیدگی رباط می تواند چند ماه طول بکشد.
متخصص طب فیزیکی می تواند برای به حداکثر رساندن ثبات و قدرت مفصل یا اندام آسیب دیده به شما کمک کند. پزشک شما ممکن است پیشنهاد دهد که منطقه را با بریس یا اسپلیت ثابت کنید. برای برخی از صدمات مانند پارگی رباط ممکن است جراحی در نظر گرفته شود.
یکی از نکات بسیار مهم در توانبخشی این موارد تقویت حس درک وضعیت (proprioception) است که با تمرینات خاصی حاصل می گردد. حس درک وضعیت فضایی مفصل در جلوگیری از پیچ خوردگی بسیار حایز اهمیت است و در اثر بی حرکتی مدام اسیب می بیند.
برای مقالات بیشتر به سایت دکتر اسکویی مراجعه فرمایید.
منبع: پارگی و کشیدگی رباط
کمر درد مزمن، نحوه تشخیص و گزینه های درمان
کمر درد اگر بیش از سه ماه طول بکشد مزمن محسوب می شود. کمردرد مزمن ممکن است از آسیب، بیماری یا فشار بر روی ساختارهای مختلف بدن ایجاد شود. نوع درد ممکن است از نظر شدت متفاوت بوده و می تواند به عنوان درد استخوان، درد عصبی یا درد عضلانی احساس شود. حس درد نیز ممکن است متفاوت باشد. به عنوان مثال، درد ممکن است بصورت درد، سوزش، سیخ زدن و یا سوزن سوزن شدن، تیز یا کند، و به خوبی تعریف شده یا مبهم باشد. شدت درد ممکن است از خفیف تا شدید باشد. در بیشتر مواقع، منبع درد شناخته شده نیست و یا نمی توان به وضوح آن را مشخص کرد. در حقیقت، در بسیاری از موارد، وضعیت یا آسیبی که باعث درد شده، ممکن است به طور کامل بهبود یابد و قابل تشخیص نباشد، اما درد ممکن است همچنان باعث ناراحتی شما شود. حتی اگر علت اصلی درد درمان شده و یا نامشخص باشد دردی که شما احساس می کنید واقعی است. این وظیفه درمانگر شماست که بدون توجه به علت آن، به احساس درد شما توجه کند.

چه چیزی باعث کمردرد مزمن می شود؟
درد مزمن کمر ممکن است به علت های متفاوتی ایجاد شود. کمردرد مزمن ممکن است با بیماری ها، صدمات و یا فشار به ساختارهای مختلف از جمله استخوان ها، عضلات، رباط ها، مفاصل، اعصاب و یا نخاع شروع شود. ساختار وابسته سیگنال هایی را از طریق پایانه عصب به نخاع و در نهایت مغز که در آن درد را ثبت می کند، می فرستد.
علل رایج کمر درد مزمن
درد مزمن کمر معمولا به سن مرتبط است، اما همچنین می تواند به علت آسیب جدی و بیماری نیز باشد. شایعترین علل عبارتند از:
- آرتروز ستون فقرات – نازک شدن تدریجی غضروف داخل ستون فقرات
- تنگی نخاعی – تنگ شدن کانال نخاعی که ممکن است منجر به درد عصبی شود
- مشکلات دیسک، مانند بیرون زدگی دیسک یا فتق دیسک
- سندرم درد ناگهانی – درد بدون دلیل عضلانی و حساسیت به لمس
در بعضی مواقع دلیل خاصی برای درد وجود ندارد. نظریه های مختلفی تلاش می کنند درد مزمن را توضیح دهند. مکانیزم دقیق به طور کامل درک نمی شود. به طور کلی، اعتقاد بر این است که مسیرهای عصبی که سیگنال درد را از پایانه عصب از طریق نخاع به مغز حمل می کنند، ممکن است حساس شوند. حساسیت این مسیرها ممکن است درک میزان درد را نسبت به منبع درد افزایش دهد. تحریک هایی که به طور معمول آنچنان دردناک حس نمی شوند، مانند لمس نور، می تواند توسط این مسیرهای حساس تقویت شده یا تغییر کند و به عنوان درد تجربه شود. گاهی اوقات، حتی پس از بهبود یافتن صدمات یا روند بیماری، مسیرهای حساس به فرستادن سیگنال به مغز ادامه می دهند. این سیگنال ها به اندازه درد واقعی و گاهی اوقات حتی بدتر از درد ناشی از روند اصلی آسیب یا بیماری است.
یک تلویزیون یا مانیتور قدیمی را تصور کنید که تصویری به طور مداوم روی آن پخش می شود. این تصویر در نهایت روی صفحه شکل می گیرد و حتی زمانی که صفحه نمایش خاموش است نیز تصویر را می توان بر روی صفحه نمایش دید. به همین شیوه، بعد از اینکه منبع اصلی درد بهبود یافت یا دیگر وجود ندارد، بیماران درد مزمن ممکن است همچنان احساس درد کنند. اگر چه این توضیح بسیار ساده ای از آنچه ممکن است در دردهای مزمن رخ دهد است اما به فهم مفهوم ساده آن کمک می کند.
کمر درد مزمن چگونه تشخیص داده می شود؟

همانطور که قبلا ذکر شد، کمردرد مزمن به عنوان کمر دردی که بیش از سه ماه طول بکشد تعریف می شود. در هنگام ارزیابی درد مزمن کمر، مهم است که هر گونه آسیب یا بیماری که می تواند در صورت عدم درمان و یا پیگیری فرد را در معرض خطر بیشتر قرار دهد بررسی شوند. یک تشخیص واضح و شفاف گام کلیدی برای ایجاد یک برنامه مدیریت درد است.
سابقه پزشکی بیمار و یک معاینه فیزیکی کامل توسط یک متخصص درد که به خوبی آموزش دیده مهمترین جنبه های ارزیابی هستند. اغلب آسیب ها و بیماری های جدی می توانند بر اساس سابقه و معاینه فیزیکی تشخیص داده شده یا رد شوند.
با این حال، عدم تشخیص قطعی لزوما به معنی نیاز به انجام آزمایشات بیشتر نیست. آزمایش های اضافی اطلاعاتی به آنچه که متخصص شما در معاینه فیزیکی بدست آورده اضافه نمی کند. (در حقیقت آزمایش غیر ضروری نه تنها گران است، بلکه می تواند شما را در معرض خطرات غیر ضروری اشعه قرار دهد.)
اگر متخصص درد کمر شما بر اساس سابقه پزشکی و یافته های معاینه فیزیکی خود نیاز به آزمایش بیشتر داشته باشد، از شما می خواهد که آزمایش های مورد نیاز را انجام دهید. آزمایش ممکن است شامل آزمایش خون، رادیوگرافی (فیلم های اشعه ایکس)، اسکن استخوان، سی تی اسکن، تصویربرداری رزونانس مغناطیسی (MRI)، تزریق تشخیصی، الکترومیوگرافی (EMG) و بسیاری از آزمایشات تخصصی دیگر باشد. در بیشتر موارد، علت دقیق درد در پایان ارزیابی هنوز مشخص نیست.
با این وجود، اگر بیماری ها و فرایندهایی که می توانند برای شما خطرساز شوند توسط ارزیابی رد شوند ارزیابی موفقیت آمیز است.
چه درمان هایی در دسترس هستند؟
درمان برای درد مزمن کمر ممکن است بسته به نوع و منبع درد متفاوت باشد. اگر منبع درد قابل درمان پیدا شود، در نتیجه دلیل اصلی باید درمان شود.
هنگامی که علت اصلی شناخته نشده یا قابل درمان نیست، آنگاه علائم درمان می شوند. اهداف درمان کاهش درد، بهبود کیفیت زندگی و افزایش عملکرد است.
درمان درد مزمن شامل چند دسته کلی مختلف می شود. این دسته ها شامل فیزیوتراپی، داروها، مهارت های مقابله ای، رویه ها و درمان های مکمل هستند. پزشک شما یک برنامه ی ترکیبی از این گزینه های عمومی که به بهترین وجه نیازهای شما را برآورده می کند در نظر می گیرد. فیزیوتراپی شامل آموزش بیمار و انواع تمرینات کشش و قدرتی، درمان های دستی و روش های (یخ، گرما، تحریک الکتریکی عصبی الکتریکی پوستی (TENS)، فراصوت و غیره) برای درمان درد است.

فیزیوتراپی
درمان های فعال که شما می توانید خود آن را ادامه دهید، مانند ورزش و تمرینات قدرتی، معمولا اثرات دائمی و طولانی مدت دارند. ورزش و تمرینات قدرتی با هدف افزایش ثبات و قدرت در اطراف ساختارهای کمر که در معرض فشار قرار دارند انجام می شوند. این ورزش ها همچنین به بازگشت فعالیت های ماهیچه ای کمک می کنند. ورزش پایه درمان درد مزمن کمر است. ورزش یکی از اولین درمان هایی است که شما باید تحت هدایت پزشک و فیزیوتراپیست ستون فقرات خود امتحان کنید. با این حال، مجموعه ای از تمرینات ثابت برای همه موثر نیستند. تمرینات باید به علائم و وضعیت خاص شما مرتبط شوند. انجام مستمر تمرینات ورزشی در خانه نیز بخش بزرگی از موفقیت است. تمرینات به طور خاص برای توانایی های شما و نوع درد کمر طراحی شده و در نظر گرفته می شود.
داروها
داروهای مورد استفاده برای درمان درد چندگانه و متنوع هستند. آنها به چند دسته تقسیم می شوند. داروهای غیر مخدر و به ندرت داروی مخدر ممکن است در درمان درد کمر مزمن استفاده شوند.
داروهای ضد التهابی غیر استروئیدی (NSAID) برای کنترل درد مفید هستند و ممکن است به کاهش التهاب کمک کنند. آرامبخش های عضلانی همچنین می تواند به درد مزمن کمک کنند و اثرات داروهای مسکن دیگر را افزایش دهند. برای درمان درد ناشی از عصب از داروهای تثبیت کننده اعصاب استفاده می شود (داروهای ضد افسردگی و داروهای ضد تشنج).
همه این داروها عوارض و اختلالات بالقوه مختلفی دارند و باید توسط متخصص به دقت نظارت شود.
مهارت های مقابله ای
مهارت های مقابله ای در مدیریت کمر درد مزمن بسیار مهم است. درد مزمن به طور مستقیم در تمام زمینه های زندگی شما تاثیر می گذارد. درد، خلق و خوی شما را تحت تاثیر قرار می دهد و خلق و خوی شما بر توانایی شما برای از عهده درد برآمدن و مقابله با درد تاثیر می گذارد. درد همچنین بر چگونگی برقراری ارتباط با دیگران نیز تاثیر می گذارد. به همین دلیل یادگیری مهارت های مقابله مناسب برای مقابله با اضطراب، افسردگی، تحریک پذیری و ناامیدی می تواند ارزشمند باشد.
گزینه های موثر دیگر
معاینه توسط یک متخصص آموزش دیده، روانشناس یا روانپزشک، به شدت می تواند به درمان دردهای مزمن کمر کمک کند. روش های مختلفی از تزریق حداقل تهاجمی تا عمل جراحی ممکن است در درمان درد مزمن استفاده شود.
گاهی اوقات استفاده از دستگاه های ایمپلنت می تواند در درمان درد مزمن مفید باشد. شما باید در مورد خطرات بالقوه و مزایای هر روش با درمانگر خود صحبت کنید.
اغلب گزینه دوم نیز مفید است. طب مکمل و جایگزین همچنین انواع درمان هایی که اغلب در درمان درد مزمن مفید هستند را فراهم می کند. این درمان ها عبارتند از طب سوزنی، تغذیه، آهن رباها، لیزرتراپی، ماساژ و روش های متفاوت دیگر. برای شما مهم است که در مورد این درمان ها با درمانگر خود صحبت کنید و مطمئن شوید که هر گونه مداخلات پزشکی مکمل به خوبی با دیگر درمان های شما عمل می کنند. مطمئن شوید که شما به طور کامل هر گونه گزینه درمان که برای شما انجام می شود را درک می کنید.
برای مقالات بیشتر به سایت آسود کلینیک مراجعه کنید.
منبع:کمر درد
خار پاشنه چیست، علل، علائم و درمان
خار پاشنه یا اسپور پاشنه در واقع ذخیره ی کلسیم است که باعث ایجاد یک استخوان بر آمده در زیر استخوان پاشنه ی پا می شود. در عکس اشعه ایکس، خار پاشنه می تواند به اندازه 3.8 سانت به جلو رشد کرده باشد. بدون شواهد اشعه ایکس، این شرایط گاهی اوقات به عنوان “سندروم پاشنه خاردار” شناخته می شود.
اگر چه خارهای پاشنه اغلب بدون درد هستند، اما می توانند باعث درد پاشنه شوند. خار پاشنه اغلب با نیام کف پایی یا فاشیای پلانتار همراه است، التهاب دردناکی از باند فیبروزی بافت همبندی (پلانتر فاشیا) که در کف پا قرار دارد و استخوان پاشنه را به توپ پای پیوند می دهد.

نیام کف پایی یا فاشیا پلانتار(Plantar fascia) یک بافت همبند بلند و ضخیم است که درست زیر پوست کف پا قرار گرفته است. این رباط از پاشنه پا به زیر پنجه پا کشیده شده و سبب ایجاد قوس کف پا میشود.
درمان برای خارهای پاشنه و شرایط مرتبط با آن شامل ورزش، ارتزهای سفارشی، داروهای ضد التهابی و تزریق کورتیزون و شاک ویو است. اگر درمان های محافظه کار شکست بخورد، ممکن است نیاز به جراحی باشد.
علل خار پاشنه
خار پاشنه زمانی رخ می دهد که رسوبات کلسیم در قسمت پایین استخوان پاشنه تشکیل می شود، فرایندی که معمولا طی چند ماه اتفاق می افتد. ایجاد خارهای پاشنه اغلب به علت کشش عضلات و رباط های پا، کشش پلانتر فاشیا و تکرار پاره شدن غشای پاشنه استخوانی است. خارهای پاشنه مخصوصا در بین ورزشکارانی رایج هستند که فعالیت آنها شامل مقدار زیادی دویدن و پریدن است.
عوامل خطر خار پاشنه عبارتند از:
- ناهنجاری الگوی پیاده روی، که باعث ایجاد فشار بیش از حد روی استخوان پاشنه، رباط ها و اعصاب نزدیکی پاشنه می شود.
- پیاده روی سریع یا دویدن، به ویژه روی سطوح سخت
- کفش هایی با اندازه نامناسب یا بد پوشیدن کفش، به ویژه زمانی که دارای حمایت مناسب قوس پا نیستند
- وزن بیش از حد و چاقی
سایر عوامل خطر مرتبط با فاشیا پلانتار عبارتند از:
- افزایش سن، که انعطاف پذیری پلانتر فاشیا را کاهش داده و همچنین پد چربی محافظ پاشنه را کاهش می دهد
- دیابت
- ایستادن بیشتر بر روی یک پا
- انجام دوره های کوتاه فعالیت بدنی مکرر
- داشتن کف پای صاف و یا قوس بیش از حد
خارهای پاشنه اغلب نشانه ای ندارند، اما می توانند با درد نامتناوب یا مزمن مرتبط باشند – مخصوصا در هنگام پیاده روی یا دویدن. اگر در نقطه تشکیل خار التهاب ظاهر شود، به طور کلی، علت درد خود خار پاشنه نیست، بلکه آسیب بافت نرم مرتبط با آن است.
بسیاری از افراد درد خار پاشنه و فاشیای پلانتار را مانند یک چاقو یا سوزن که در هنگام بر زمین گذاشتن پا برای ایستادن در صبح به کف پا چسبیده، توضیح می دهند – دردی که بعدا به یک درد خفیف تبدیل می شود. بیماران اغلب از درد شدید ایستادن پس از نشستن برای یک دوره طولانی مدت شکایت دارند.
درمان غیر جراحی برای خارهای پاشنه

درد پاشنه مربوط به خار پاشنه و فاشیای پلانتار ممکن است به خوبی به استراحت پاسخ ندهد. اگر بعد از یک شب خوابیدن، شروع به راه رفتن کنید درد می تواند بدتر شود چرا که پلانتر فاشیا ناگهان کشیده می شود، که سبب شده پلانتر فاشیا کش آمده و به پاشنه فشار وارد کند. هر چه بیشتر راه بروید درد اغلب کاهش می یابد. اما پس از استراحت طولانی مدت یا پیاده روی زیاد، ممکن است عود درد را احساس کنید.
اگر پاشنه دردی دارید که بیش از یک ماه ادامه دارد، با پزشک طب فیزیکی مشورت کنید. او ممکن است توصیه های محافظه کارانه ای برای شما داشته باشد مانند:
- تمرینات کششی
- توصیه هایی برای کفش مناسب
- چسباندن یا اتصال دادن برای استراحت به عضلات و تاندون های تحت فشار
- کفی کفش یا دستگاه ارتوپدی
- فیزیوتراپی
- اسپلینت هایی برای استفاده در شب
درد پاشنه ممکن است به درمان با داروهای مسکن بدون نسخه مانند استامینوفن (Tylenol)، ایبوپروفن (Advil) یا ناپروکسن (Aleve) پاسخ دهد. در بسیاری از موارد، یک دستگاه ارتوپدی کاربردی می تواند علل درد پاشنه و قوس پا را از جمله عدم تعادل بیومکانیک را اصلاح کند. در برخی موارد تزریق با کورتیکواستروئید ممکن است برای کاهش التهاب در منطقه انجام شود.
درمان جدیدتر برای خار پاشنه و فاشیای پلانتار، تحت عنوان “شاک ویوتراپی” یا “ESWT” نامیده می شود. این درمان با استفاده از پالس های انرژی باعث ایجاد آسیب جزئی به بافت پلانتر فاشیا می شود. تصور می شود این آسیب های جزئی باعث ایجاد یک روند بهبود در بافت بدن می شود. شاک ویوتراپی به بیمارانی که از درمان های قبلا ذکر شده نتیجه نگرفته و گزینه های جراحی را در نظر گرفته اند، توصیه می شود.
جراحی پاشنه پا
بیش از 90 درصد افراد با درمان های غیر جراحی بهتر می شوند. اگر درمان محافظه کارانه پس از یک دوره 9 تا 12 ماهه نتواند علائم خارهای پاشنه را درمان کند، ممکن است جراحی برای از بین بردن درد و بازگرداندن تحرک لازم باشد. تکنیک های جراحی عبارتند از:
- آزادسازی پلانتر فاشیا
- از بین بردن خار
آزمایشات یا معاینات قبل از جراحی برای تعیین کاندیدهای مناسب لازم است و انجام توصیه های پس از جراحی که شامل استراحت، یخ، فشرده سازی، ارتفاع پا و زمانی که وزنه بر روی پای عمل شده هستند، اهمیت دارد. در بعضی موارد ممکن است بیماران نیاز به استفاده از باند، اسپلینت، گچ، کفش جراحی و یا عصا بعد از جراحی داشته باشند. عوارض احتمالی جراحی پاشنه شامل درد عصب، عود درد پاشنه، بی حسی دائمی منطقه، عفونت و اسکار است. علاوه بر این، در آزادسازی پلانتر فاشیا خطر بی ثباتی، گرفتگی عضلات پا، شکستگی ناشی از فشار و تاندونیت وجود دارد.
راه های پیشگیری از خار پاشنه
شما می توانید با استفاده از کفش با اندازه ی مناسب همراه با کفی های کفش جذب کننده شوک، انتخاب کفش مناسب برای هر فعالیت بدنی، گرم کردن و انجام تمرینات کششی قبل از هر فعالیت ورزشی، راه رفتن با سرعت ثابت در طول فعالیت ها از ایجاد خار پاشنه جلوگیری کنید.
از پوشیدن کفش ها با سایش بیش از حد در پاشنه و کف اجتناب کنید. اگر اضافه وزن دارید، از دست دادن وزن نیز ممکن است به جلوگیری از ایجاد خار پاشنه پا کمک کند.
برای مقالات بیشتر در مورد خار پاشنه به سایت آسود کلینیک مراجعه فرمایید.
منبع:خار پاشنه
ورزش درمانی چیست، موارد کاربرد و روش انجام آن
ورزش درمانی اشاره به طیف وسیعی از فعالیت های جسمانی دارد که به بازسازی و ساخت نیروی فیزیکی، استقامت، انعطاف پذیری، تعادل و ثبات کمک می کند. هدف از ورزش های درمانی، بازگشت فرد آسیب دیده به یک حالت بدون درد و کاملا کارآمد است. ورزش های درمانی توسط یک متخصص طب فیزیکی (PT) کنترل می شوند.

متخصص طب فیزیکی تمرین های درمانی را با در نظر گرفتن سابقه پزشکی و ارزیابی وضعیت و توانایی های فیزیکی بیمار آغاز می کند. بر اساس یک ارزیابی اولیه، پزشک یک برنامه درمانی را که شامل یک برنامه ورزشی مناسب با نیازهای بیمار است تعیین می کند. برنامه های ورزشی درمانی با دقت مورد نظارت قرار می گیرند و بر پیشرفت آهسته تأکید دارند. متخصص ممکن است در صورت لزوم به بیمار در انجام برخی حرکات فیزیکی کمک کند، و به طور مداوم برنامه درمان با توجه به پیشرفت بیمار را تغییر می دهد.
روانشناختی می تواند در مهار یا پیشرفت برنامه ورزشی-درمانی تاثیر بگذارد. به همین دلیل، آگاهی از عوامل فیزیکی، روانی، عاطفی، اجتماعی و عملکردی که ممکن است در طی توانبخشی بیمار را تحت تأثیر قرار دهد ضروری است. و در یک برنامه ورزشی-درمانی به جوانب روحی،روانی بیمار نیز توجه خاصی می شود.
هدف اول هر برنامه ورزشی درمانی کاهش درد و التهاب است. بعدا، هدف ممکن است به بازگشت طیف وسیعی از حرکات، بازسازی قدرت عضلانی و افزایش استقامت تبدیل شود.
رویکرد:
- برنامه ورزشی-درمانی باید نه تنها نیازهای فیزیکی بیمار، بلکه نیازهای عاطفی و روانی را نیز در بر داشته باشد.
- عوامل متعددی می توانند تاثیرپذیری فردی از توانبخشی واکنش نشان می دهد، از جمله:
- اضطراب عملکردی
- اعتماد به نفس/ انگیزه
- برون گرایی/درونگرایی
- سرمایه گذاری روانشناختی در ورزش
- انجام دقیق دستورالعمل ها
- تاریخچه عوامل استرس زا (آسیب های قبلی، خانواده، حوادث زندگی)
- تأثیرات روانشناختی که ممکن است بر موفقیت فرد در روند توانبخشی تأثیر بگذارد شامل اعتماد، انگیزه، اضطراب، تمرکز و مدیریت درد است.
- به عنوان یک قاعده کلی، هر گونه مشکل روانی که بیش از چند روز باقی بماند و پیشرفت توانبخشی را مختل نماید باید با مراجعه به یک روانشناس بالینی مجاز یا یک مرکز مشاوره مناسب درمان شود.
- توانبخشی بلافاصله پس از ارزیابی آسیب آغاز می شود.
مزایای ورزش درمانی

ورزش درمانی در نظر دارد مزایای متفاوت به ورزشکاران، افرادی که اخیرا عمل جراحی انجام داده اند، افرادی هستند که تصادفی داشته اند که حرکات آنان را محدود می کنند و هر کسی که با عملکرد عضلانی-اسکلتی مشکل دارد، ارائه دهد. این مزایا عبارتند از:
ریکاوری بعد از سکته مغزی – یکی از عوارض شایع سکته مغزی، کاهش حرکت در اندام هاست. این نوع تمرینات می تواند به شما کمک کند تا قدرت خود را به دست آورید و انعطاف پذیری را در قسمت های آسیب دیده بهبود بخشید.
بازیابی از آسیب های مرتبط با ورزش – آسیب های ناشی از ورزش و دیگر فعالیت های فیزیکی سنگین را می توان با استفاده از تمرینات درمان کرد. طب فیزیکی همچنین می تواند برای پیشگیری از آسیب در ورزشکاران استفاده شود.
کاهش یا از بین بردن درد – ورزش درمانی همچنین می تواند برای کمک به درمان مفاصل و عضلات دردناک استفاده شود. تکنیک های درمانی مانند حرکت بافت نرم و مفصل می تواند به کاهش سختی و درد کمک کند و مانع بازگشت درد شود.
مدیریت بیماری ریه و قلب – ورزش درمانی همچنین می تواند به افراد مبتلا به مشکلات قلب و ریه کمک کند. با تمرکز بر تقویت و تنفس، این تمرینها به بهبود کیفیت زندگی افراد مبتلا به بیماری ریه و قلب کمک می کند.
چرا ورزش درمانی؟
بسیاری از خدمات توانبخشی برای ارتقای تحرک و قدرت عضلانی ضروری است. بسیاری از پزشکان طب فیزیکی از ورزش درمانی برای درمان آسیب و اختلال ناشی از بیماری ها استفاده می کنند.
اغلب اوقات یک پزشک فیزیکی یک تحلیل کامل از هر فرد و توانایی های فیزیکی او انجام می دهد. و سپس این معلومات را برای ایجاد یک برنامه ورزش درمانی خاص بیمار بکار می برد.
برنامه های ورزشی درمانی ممکن است شامل موارد زیر باشد:

- تمرینات قدرتی: برای افزایش قدرت، تاکید بر مقاومت سنگین و تعداد محدودی از تکرارها است.
- تمرینات استقامتی: برای افزایش استقامت، گروههای عضلانی بزرگ برای مدت طولانی درگیر می شوند.
- تمرینات انعطاف پذیری: برای افزایش انعطاف پذیری،بر روی کشش و حرکات تاکید می شود.
- تمرینات تعادل و هماهنگی: برای افزایش تعادل و هماهنگی، تاکید بر مرکز ثقل است.
- ارزیابی عملکرد حرکتی: ارزیابی عملکرد حرکتی انتخابی (SFMA) یک سیستم تشخیصی مبتنی بر حرکت است که هفت مدل حرکت را ارزیابی می کند. این سیستم به سرعت علت اصلی علایم درد اسکلتی-عضلانی را شناسایی می کند و به متخصصان اجازه می دهد تا تمرینات درمانی را انتخاب کنند که به مشکل اصلی مربوط می شود.
برنامه پزشکی درمانی
دستورالعمل پزشک شما در انجام درمان ورزشی-درمانی به شرح زیر است:
مرحله اول: کنترل التهاب
- کنترل مرحله التهابی و به حداقل رساندن بافت اسکار با کریوتراپی با استفاده از اصول PRICE (حفاظت، محدود کردن فعالیت، یخ، فشار و ارتفاع).
- آموزش بیمار برای حفظ آرامش و انجام تکنیک ها.
- حفظ محدوده حرکت، انعطاف پذیری مفصل، استقامت، و قدرت در قسمت های آسیب ندیده .
- حفظ استقامت قلبی-عروقی.
مرحله دوم: بازگرداندن حرکت
- بازگردانی محدوده حرکات در حدود 80 درصد حالت عادی در عضو آسیب ندیده.
- مشاهده انعطاف پذیری مفصل در قسمت اندام بدون آسیب.
- آغاز تحریک حرکتی از طریق تمرینات زنجیره ایزوتونیک بسته (دست یا پا ثابت است).
- شروع تمرینات تقویتی بدون درد بر روی اندام آسیب دیده.
- شروع تمرینات بدون درد در حرکات خاص ورزشی برای ورزشکاران.
- حفظ قدرت عضلانی، استقامت، و قدرت در عضلات عضوهای آسیب ندیده .
- حفظ استقامت قلبی و عروقی.
مرحله سوم: توسعه قدرت و استقامت عضلانی
- دامنه حرکات کامل و بازسازی کامل حرکات در اندام آسیب دیده.
- بازسازی استقامت و قدرت عضلانی، با استفاده از تمرینات تصاعدی مقاومتی.
- حفظ استقامت قلبی و عروقی
- شروع به مقاومت حداقل تا متوسط در الگوهای عملکردی خاص ورزشی برای ورزشکاران.
مرحله چهارم: بازگشت به فعالیت ورزشی
- تجزیه و تحلیل عملکرد مهارت و اصلاح ناکارآمدی بیومکانیک در حرکت
- بهبود توانایی، استقامت و قدرت عضلانی.
- بازیابی هماهنگی و تعادل.
- بهبود استقامت قلبی-عروقی.
- افزایش الگوهای خاص ورزشی خاص و بازگشت به فعالیت حفاظت شده برای ورزشکاران.
برای مقالات بیشتر به سایت آسود کلینیک مراجعه کنید.
طب فیزیکی چیست
توانبخشی (PM & R)، همچنین به عنوان پزشکی فیزیوتراپی و یا توانبخشی شناخته می شود، هدف آن ارتقاء و بازگرداندن توانایی عملکرد و کیفیت زندگی افراد مبتلا به اختلالات فیزیکی یا ناتوانی های مغزی، نخاع، اعصاب، استخوان، مفاصل، رباط ها، عضلات، و تاندون ها است. پزشکی که در این زمینه آموزش دیده است، به عنوان یک متخصص فیزیاتریست معرفی می شود. بر خلاف سایر تخصص های پزشکی که بر روی “درمان” تمرکز می کنند، اهداف متخصص طب فیزیکی، افزایش استقلال بیماران در فعالیت های زندگی روزمره و بهبود کیفیت زندگی است.
فیزیاتریست ها در طراحی برنامه های درمان جامع و مبتنی بر بیمار تخصص دارند و عضو کامل کننده تیم مراقبت هستند. آنها با استفاده از جدیدترین تکنیک ها در کنار روش های مطلوب قدیمی برای به حداکثر رساندن عملکرد و کیفیت زندگی بیماران خود، که می توانند از نوزادان تا 90 ساله ها باشند، تلاش می کنند.
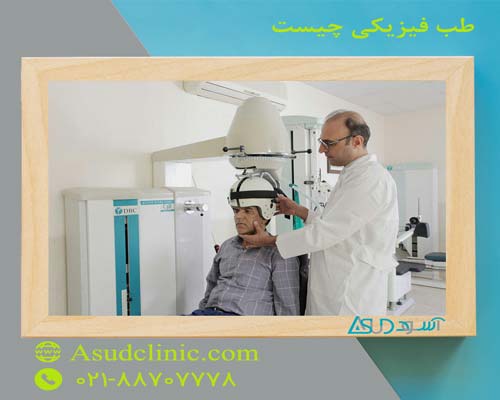
تمرینات به چه شکل است؟
پزشکان طب سنتی از انواع روش های درمانی بالینی استفاده می کنند، که شامل درمان با امکانات بیمارستانی و سرپایی می شود. آنها طیف گسترده ای از معلومات را شامل سیستم اسکلتی عضلانی، عصبی، روماتولوژیک و قلب و عروق دارند.
برخی از بیماری ها و افرادی که بستری هستند توسط فیزیاتریست های بیمارستانی معاینه می شوند شامل آسیب نخاعی، آسیب مغزی، سکته مغزی، MS، فلج اطفال، مراقبت از سوختگی و توانبخشی اسکلتی عضلانی هستند. فیزیاتریست های بستری معمولا با استفاده از مهارت های تیمی مشترک و با کارکنان خدمات اجتماعی و سایر متخصصان درمانی برای مدیریت این مسائل را آموزش می بینند.
پزشکان طب فیزیکی سرپایی بیماری های بدون نیاز به جراحی را شامل آسیب های ارتوپدی، درد و اختلال مربوط به ستون فقرات، آسیب فشار تکراری و سندرم های بیش از حد، مثانه نوروژنیک، زخم بستر، اسپاسم و درد مزمن را مدیریت می کنند. متخصصان طب فیزیکی سرپایی معمولا در گروه های چند رشته ای متشکل از سایر متخصصان طب فیزیکی، جراحان ارتوپدی و یا جراحان اعصاب هستند.
یک فیزیاتریست کیست؟
یک فیزیاتریست پزشکی است که در زمینه پزشکی فیزیکی و توانبخشی تخصص گرفته است. فیزیاتریست ها به طور کامل آموزش دیده هستند که پس از فارغ التحصیلی از دانشکده پزشکی، چهار سال تحصیلات تکمیلی در زمینه پزشکی فیزیکی و توانبخشی را از طریق یک برنامه آموزشی کارآموزی انجام می دهند. از طریق این آموزش ها آنها قادر به مراقبت از بیمار هستند، و دانش گسترده ای از پزشکی، بیومکانیک، عملکرد اسکلتی عضلانی، آناتومی و دانش جامع از اختلالات اسکلتی عضلانی و عصبی بدست می آورند.
فیزیاتریست ها پزشکان متخصصی هستند که بیماران مبتلا به جراحات و دارای معلولیت هایی که بر عملکرد فیزیکی و شناختی آنان تاثیر می گذارند را درمان می کنند. فیزیاتریست ها ترکیبی از درمان های فیزیوتراپی، مدیریت دارو و تعدادی از روش ها شامل تزریق بافت نرم، عضلات، عصب و ستون فقرات را برای درمان اختلالات مختلف استفاده می کنند.
چگونه پزشکان بیماری را تشخیص می دهند؟
علاوه بر ابزارهای تشخیصی معمولی که توسط پزشکان (آزمایشات فیزیکی، تصویربرداری و سابقه پزشکی) استفاده می شود، فیزیاتریست از تکنیک هایی مانند پزشکی الکترودیاگنوزیس و نوار اعصاب استفاده می کنند. این ابزارهای تشخیصی بسیار تخصصی به فیزیاتریست ها کمک می کند تا شرایط عصبی را که موجب درد، ضعف و بی حسی می شود، که منجر به آسیب فیزیکی مانند سندرم تونل کارپال و رادیوکولپتی (عصب آسیب دیده) در ستون فقرات می شوند را، تشخیص دهند.
نقش فیزیاتریست چیست؟
یک فیزیاتریست با توجه به تمام جنبه های زندگی یک بیمار که ممکن است تحت تاثیر ناتوانی یا درد مزمن باشد، بر «کل فرد» تمرکز دارد. هدف درمان این است که به بیماران برای داشتن یک زندگی سالم و بدون درد بیشتر، بدون نیاز به جراحی کمک کند. پس از تشخیص یک بیمار، متخصص طب فیزیکی یک برنامه درمان تخصصی که به نیازهای فردی بیمار توجه دارد، ایجاد خواهد کرد. فیزیاتریست ها با سایر پزشکان در رشته های مختلف نیز همکاری می کنند.

چه نوع درمان ها و روش ها توسط یک فیزیاتریست انجام می شود؟
فیزیاتریست ها تست های تشخیصی و درمان های زیر را انجام می دهند:
- ورزش درمانی
- پروتز /ارتودنتیک
- داروهای مسکن
- EMG (الکترومیوگرافی)
- NCS (آزمایشات هدایت عصبی)
- تزریق بافت نرم
- تزریق مفصلی
- تزریق ستون فقرات
- سونوگرافی اسکلتی عضلانی
- درمان های مداخله ای ستون فقرات
- مدیریت اسپاسم
شایع ترین بیماری هایی که توسط یک متخصص طب فیزیکی درمان می شوند چیست؟
متخصصان طب فیزیکی انواع مختلفی از بیماری ها را تشخیص و درمان می کنند که شامل بسیاری از اختلالات مانند:
- درد پشت
- گردن درد
- سکته مغزی
- آسیب مغزی
- اختلالات عصبی عضلانی
- جراحات ورزشی
- صدمات نخاعی
- آرتروز
- تونل کارپ
- فتقدیسک بین مهره ای
- تنگی اعصاب در گردن یا پشت
- سیاتیک
- فیبرومیالژیا
- آسیب های فشار تکراری
- قطع عضو
- بیماری پارکینسون
- MS
- سندرم گیلن باره
- توانبخشی سرطان
- اختلالات کف لگن
فیزیوتراپ ها با فیزیاتریست ها چه تفاوتی دارند؟
متخصصین طب فیزیکی (فیزیاتریست ها) پزشکانی هستند که دوره پزشکی عمومی را گذرانده اند و سپس در زمینه تخصصی طب فیزیکی و توانبخشی آموزش دیده اند. فیزیاتریست ها بیماری را تشخیص می دهند، پروتکل های درمان را طراحی می کند و می تواند دارو تجویز کنند. فیزیاتریست ها با توجه به نیازهای بیمار، برنامه ورزشی طراحی کرده و بیمار در طول درمان از فیزیاتریست خود رژیم درمانی مربوط به خود را دریافت می کند. یک فیزیوتراپ پزشک نیست و نمی تواند دارو تجویز کند، بلکه برنامه های تمرینی را برای بهبود علائم و بهبود عملکرد، نظارت و تعویض می کند. یک متخصص فیزیوتراپی پروتکل های درمان را که توسط پزشکان متخصص و پزشکان تجویز می شود، انجام می دهد.
چه زمان باید به متخصص طب فیزیکی مراجعه کنم؟

در صورتی که:
- شما آسیبی دیده اید که باعث درد می شود و یا مانع عملکرد فیزیکی شما می شود.
- شما بیماری یا ناتوانی را تجربه می کنید که عملکرد فیزیکی شما را محدود کرده و باعث درد می شود.
- شما درد مزمن پشت، درد گردن، درد از یک آسیب فشاری تکراری و یا درد مزمن از آرتریت را تجربه می کنید.
- شما سکته یا سایر آسیب عصبی را که عملکرد فیزیکی را محدود می کنند تجربه کرده اید.
- شما در حال ریکاوری بعد از عمل جراحی هستید.
- شما به جراحی به عنوان وسیله ای برای کاهش درد مزمن فکر می کنید.
آیا بیماران در تمام سنین می توانند به فیزیاتریست ها مراجعه کنند؟
فیزیاتریست ها بیماران را در تمام سنین از جمله کودکان درمان می کنند.
برای دریافت مطالب بیشتر به سایت آسود کلینیک مراجعه فرمایید.
